Downloads
Download


This work is licensed under a Creative Commons Attribution 4.0 International License.
老年重症患者有创机械通气后低氧血症发生情况及预警模型研究
郭芳
襄阳市中医医院(襄阳市中医药研究所),湖北襄阳441000,中国
目的: 调查老年重症患者有创机械通气后低氧血症发生情况,并构建预警模型。方法:对医院2020年2月~2023年1月收治100例老年重症有创机械通气患者相关资料予以回顾性分析,依据血气分析结果评估患者是否出现低氧血症。选择SPSS20.0软件行数据分析。依据数据情况依次应用方差分析、t检验或者χ2检验行组间比较。采用多元Logistic回归分析患者低氧血症影响因素并构建风险预警模型。结果: 100例患者低氧血症发生率为45.00%,低氧血症组患者pH、血氧分压、氧合指数低于非低氧血症组,二氧化碳分压及氧浓度高于非低氧血症组,差异比较具有统计学意义(P<0.05);多元Logistic回归行多因素分析结果显示机械通气时间、气管插管深度、麻醉所致呼吸肌痉挛、穿刺所致气胸是患者低氧血症发生影响因素(P<0.05);构建风险预警模型为Logit(低氧血症)=-4.816+0.527×机械通气时间+0.624×气管插管深度+0.345×麻醉所致呼吸肌痉挛+0.411×穿刺所致气胸,采用受试者工作特征曲线评估预测模型曲线下面积为0.839,95%CI为0.739~0.879(P<0.05)。结论: 老年重症患者有创机械通气后较易发生低氧血症,其发生与患者机械通气时间、气管插管深度、麻醉所致呼吸肌痉挛以及穿刺所致气胸等有关,以此为基础构建风险预警模型预测效能优异。
老年重症患者较易出现急性呼吸衰竭问题,患者病情危急,较易导致二氧化碳潴留,进而诱使机体酸中毒情况进一步加重,因此患者需要接受积极有效治疗[1]。有创机械通气治疗是重症患者重要治疗手段之一,其有助于改善患者呼吸困难症状,纠正患者换气功能异常,调节肺泡通气量,减轻患者呼吸衰竭症状[2]。重症患者原发疾病并未被控制前有创机械通气治疗有助于维持患者通气正常,而在患者原发疾病控制后患者呼吸功能改善后需要拔除气管导管,但是患者气管导管拔除后较易出现低氧血症[3]。低氧血症不仅会使患者缺氧症状加重,还会导致患者全身脏器出现严重损伤,使患者通气时间与住院时间延长,影响患者预后[4,5]。因此,积极探究老年重症有创机械通气治疗患者低氧血症发生影响因素,并构建风险预警模型,对于改善患者预后,提高患者生活质量意义重大。基于此,本研究调查了老年重症患者有创机械通气治疗后低氧血症发生情况,分析低氧血症发生影响因素并构建风险预警模型,为后期老年重症患者有创机械通气治疗后低氧血症预防提供参考依据。
1 资料和方法
1.1一般资料
对医院2020年2月~2023年1月收治100例老年重症有创机械通气治疗患者相关资料予以回顾性分析。
纳入标准:①重症监护室患者;②接受有创机械通气治疗,通气治疗时间超过24h;③患者年龄超过60岁;④患者各项资料完整。排除标准:①存在严重慢性肺外功能异常;②伴睡眠呼吸暂停低通气综合征;③重要脏器功能异常;④通气前已经存在低氧血症。
1.2 方法
1.2.1 低氧血症评估
患者接受有创机械通气30min后获得桡动脉血2mL,应用GEM Premier 3000型号血气分析仪分析患者血气指标如pH、血氧分压(partial pressure of oxygen,PaO2)、二氧化碳分压(partial pressure of carbon dioxide,PaCO2)及氧浓度(oxygen concentration,FiO2),计算患者氧合指数(PaO2/FiO2),氧合指数不超过300mmHg为低氧血症[6]。
1.2.2 各项资料收集
收集患者一般资料、治疗相关资料,一般资料包括性别、年龄、体质量指数、吸烟史、饮酒史、高血压史、糖尿病史等,治疗相关资料包括收治原因、机械通气原因、机械通气时间、呼吸机模式、气管插管深度、麻醉所致呼吸肌痉挛、穿刺所致气胸、重症监护室停留时间、住院时间等资料。
1.3 统计学方法
采用SPSS20.0软件进行数据分析,计数资料表示为均数±标准差(![]() ±s),差异对比采用t检验或者方差分析,计量资料以例(%)方式表示。比较采用χ2检验,应用多元Logistic回归分析低氧血症发生影响因素,并以此构建风险预警模型,选择受试者操作特征(Receiver operating characteristic,ROC)曲线明确风险预警模型评估价值,P<0.05为差异有统计学意义。
±s),差异对比采用t检验或者方差分析,计量资料以例(%)方式表示。比较采用χ2检验,应用多元Logistic回归分析低氧血症发生影响因素,并以此构建风险预警模型,选择受试者操作特征(Receiver operating characteristic,ROC)曲线明确风险预警模型评估价值,P<0.05为差异有统计学意义。
2 结果
2.1 患者低氧血症发生情况
依据患者氧合指数,100例患者中低氧血症患者45例,非低氧血症患者55例,即低氧血症组与非低氧血症组分别为45例与55例,低氧血症发生率为45.00%。
2.2 两组患者血气分析指标比较
低氧血症组患者pH、PaO2、氧合指数低于非低氧血症,PaCO2及FiO2高于非低氧血症,差异比较具有统计学意义(P<0.05,见表1)。
表1. 两组患者血气分析指标比较[![]() ±s]
±s]
| Index | Hypoxemia group(n=45) | Non-hypoxemia group(n=55) | t value | P value |
| pH | 7.18±0.15 | 7.46±0.22 | 7.264 | <0.001 |
| PaO2(mmHg) | 82.24±7.12 | 90.35±6.71 | 5.850 | <0.001 |
| PaCO2(mmHg) | 66.29±8.37 | 48.19±9.34 | 10.098 | <0.001 |
| FiO2(mmHg) | 61.72±6.84 | 46.76±6.11 | 9.228 | <0.001 |
| Oxygenation index | 209.64±28.76 | 276.82±34.19 | 10.488 | <0.001 |
2.3 两组患者一般资料比较
低氧血症与非低氧血症患者性别、年龄、体质量指数、吸烟史、饮酒史、高血压史、糖尿病史比较没有统计学意义(P>0.05,见表2)。
表2. 两组患者一般资料比较
| Index | Sort | Hypoxemia group(n=45) | Non-hypoxemia group(n=55) | t/χ2 value |
P value |
| Gender | 0.679 | 0.410 | |||
| Male | 51 | 25(55.56) | 26(47.27) | ||
| Female | 49 | 20(44.44) | 29(52.73) | ||
| Age (years old) | 70.26±8.26 | 70.49±9.21 | 0.130 | 0.897 | |
| Body mass index(kg/m2) | 24.16±2.64 | 24.34±2.48 | 1.482 | 0.141 | |
| Smoking history | 0.433 | 0.511 | |||
| Yes | 30 | 15(33.33) | 15(27.27) | ||
| No | 70 | 30(66.67) | 40(72.73) | ||
| Drinking history | 0.316 | 0.574 | |||
| Yes | 37 | 18(40) | 19(34.55) | ||
| No | 63 | 27(60) | 36(65.45) | ||
| Hypertension history | 0.275 | 0.600 | |||
| Yes | 46 | 22(48.89) | 24(43.64) | ||
| No | 54 | 23(51.11) | 31(56.36) | ||
| Diabetes History | 0.168 | 0.682 | |||
| Yes | 40 | 19(42.22) | 21(38.18) | ||
| No | 60 | 26(57.78) | 34(61.82) |
2.4 两组患者治疗相关资料比较
低氧血症组与非低氧血症组患者收治原因、机械通气原因、呼吸机模式、重症监护室停留时间、住院时间等比较没有统计学意义(P>0.05),低氧血症组与非低氧血症组机械通气时间、气管插管深度、麻醉所致呼吸肌痉挛、穿刺所致气胸比较存在统计学意义(P<0.05,见表3)。
表3. 两组患者治疗相关资料比较
| Index | Sort | Hypoxemia group(n=45) | Non-hypoxemia group(n=55) | t/χ2 value |
P value |
| Reasons for admission | 0.178 | 0.673 | |||
| Internal medicine | 49 | 21(46.67) | 28(50.91) | ||
| Department of surgery | 51 | 24(53.33) | 27(49.09) | ||
| Cause of mechanical ventilation | 0.894 | 0.827 | |||
| Pulmonary disease | 42 | 17(37.78) | 25(45.45) | ||
| General anesthesia operation | 29 | 14(31.11) | 15(27.27) | ||
| Cardiac insufficiency | 16 | 7(15.56) | 9(16.36) | ||
| Other | 13 | 7(15.56) | 6(10.91) | ||
| Mechanical ventilation time(min) | 2041.65±416.64 | 1396.52±219.88 | 2.479 | 0.015 | |
| Ventilator mode | 0.292 | 0.864 | |||
| SIMV | 44 | 19(42.22) | 25(45.45) | ||
| CPAP | 34 | 15(33.33) | 19(34.55) | ||
| A/C | 22 | 11(24.44) | 11(20.00) | ||
| Tracheal intubation depth | 8.209 | 0.004 | |||
| Suitable | 72 | 26(57.78) | 46(83.64) | ||
| Too deep/too shallow | 28 | 19(42.22) | 9(16.36) | ||
| Spasm of respiratory muscle caused by anesthesia | 4.959 | 0.026 | |||
| Yes | 12 | 9(20.00) | 3(5.45) | ||
| No | 88 | 36(80.00) | 52(94.55) | ||
| Pneumothorax due to puncture | 4.164 | 0.041 | |||
| Yes | 18 | 12(26.67) | 6(10.91) | ||
| No | 82 | 33(73.33) | 49(89.09) | ||
| Icu stay time(d) | 6.51±1.76 | 6.29±1.39 | 0.698 | 0.487 | |
| Length of stay(d) | 19.76±3.19 | 19.43±3.08 | 0.525 | 0.601 |
2.5 影响患者低氧血症发生多元Logistic回归分析
以低氧血症发生作为因变量,以单因素分析存在统计学意义指标作为自变量进行赋值(见表4),应用多元Logistic回归行多因素分析,结果显示机械通气时间、气管插管深度、麻醉所致呼吸肌痉挛、穿刺所致气胸是患者低氧血症发生影响因素(P<0.05,见表5)。
表4. 变量赋值
| Variable | Assign |
| Hypoxemia | Hypoxemia=1,Non-hypoxemia=2 |
| Mechanical ventilation time | Concrete value |
| Tracheal intubation depth | Suitable=1,Too deep/too shallow=2 |
| Spasm of respiratory muscle caused by anesthesia | Yes=1,No=2 |
| Pneumothorax due to puncture | Yes=1,No=2 |
表5. 影响患者低氧血症发生多元Logistic回归分析
| Factors | β | SE | wald χ2 | OR | 95%CI | P value |
| Mechanical ventilation time | 0.527 | 0.204 | 6.674 | 1.694 | 1.136~2.527 | 0.010 |
| Tracheal intubation depth | 0.624 | 0.209 | 8.914 | 1.866 | 1.239~2.811 | 0.003 |
| Respiratory muscle spasm due to anesthesia | 0.345 | 0.145 | 5.661 | 1.412 | 1.063~1.876 | 0.018 |
| Pneumothorax due to puncture | 0.411 | 0.198 | 4.309 | 1.508 | 1.023~2.223 | 0.039 |
2.6 低氧血症风险预警模型构建与评估
依据多元Logistic回归分析结果构建风险预警模型为Logit(低氧血症)=-4.816+0.527×机械通气时间+0.624×气管插管深度+0.345×麻醉所致呼吸肌痉挛+0.411×穿刺所致气胸穿刺所致气胸,采用ROC曲线评估预测模型曲线下面积为0.839,95%CI为0.739~0.879(P<0.05,见图1)。
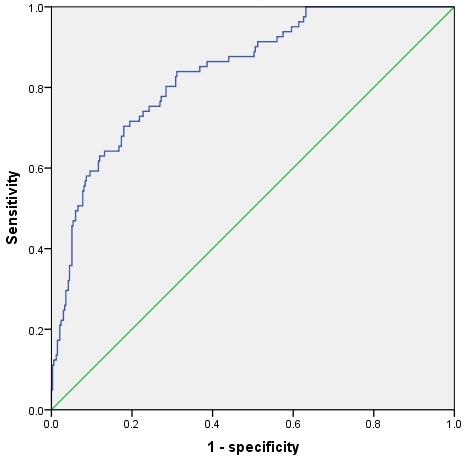
图1 低氧血症风险预警模型ROC曲线
3 讨论
研究显示老年患者血管壁变厚、血管内皮细胞凋亡加速等原因会使机体血管弹性变差,内皮功能障碍,血管功能异常,进而诱使机体微循环灌注异常,导致机体低氧血症发生风险增加[7]。本研究结果显示100例患者低氧血症发生率为45.00%,低氧血症组患者pH、PaO2、氧合指数低于非低氧血症,PaCO2及FiO2高于非低氧血症,显示老年重症患者低氧血症发生率相对较高,低氧血症患者血气水平异常更严重,老年重症患者有创机械通气治疗后患者出现低氧血症与拔管后通气量不足关系密切[8]。低氧血症会影响患者病情恢复,造成患者心律失常、脑神经功能异常以及心肌收缩乏力,情况严重者甚至会导致患者呼吸心跳骤停,为患者病情不稳定重要表现[9]。因此需要明确老年重症患者有创机械通气治疗后低氧血症发生影响因素,并构建风险预警模型,为其后此类患者低氧血症预防提供参考依据。
本研究结果显示机械通气时间是患者低氧血症发生影响因素,分析认为机械通气时间过长会使机体肺泡通气血流比例失调,肺内分流及非通气部位肺部萎陷及通气一侧正压通气等诱使肺部损伤,这些损伤导致患者低氧血症发生风险增加[10]。江雪艳等[11]研究显示单侧肺通气时间是微创冠状动脉旁路移植术后早期严重低氧血症发生影响因素,因此该研究认为应该缩短单肺通气时间,调整手术体位,减少手术操作对肺部组织影响,通气期间密切关注患者通气情况,调整呼吸方案,进而避免低氧血症发生。另一项研究证实气管插管为重症患者治疗重要措施之一,但是由于机械通气治疗患者多伴有急性呼吸衰竭,患者氧消耗及储备增加,而气管插管深度过深/过浅均会导致患者达不到有效潮气量,进而血氧降低,最终使患者低氧血症发生风险增加[12],这与本研究中相关研究一致。本研究结果显示患者麻醉所致呼吸肌痉挛会增加患者低氧血症发生风险增加,麻醉恢复期间有25%患者会出现至少一次低氧血症,而其发生与麻醉所致呼吸肌痉挛关系密切[13,14],因此对于此种情况所致低氧血症应该及时给予肌松药。本研究结果证实穿刺所致气胸是患者低氧血症发生影响因素,穿刺所致气胸发生后患者肺功能进一步损伤,导致患者出现心肺功能衰竭及严重缺氧,进而导致患者低氧血症发生[15],因此对于穿刺所致气胸患者需要在穿刺时根据病情调整通气参数。本研究依据多元Logistic回归分析结果构建风险预警模型,采用ROC曲线评估预测模型AUC为0.839,95%CI为0.739~0.879,显示构建风险预警模型对低氧血症发生预测价值优异。
总之,老年重症患者行有创机械通气治疗后低氧血症发生率相对较高,其发生与患者机械通气时间、气管插管深度、麻醉所致呼吸肌痉挛、穿刺所致气胸等关系密切,基于上述因素构建风险预警模型评评估价值优异,可以直观预警低氧血症发生风险,能够为临床上老年重症有创机械通气患者预防性干预措施制定提供一定参考意见。
参考文献
[2]丁方,刘文静,王会青,等. 有创机械通气与经鼻高流量氧气湿化序贯疗法治疗老年AECOPD合并呼吸衰竭的疗效[J]. 中国老年学杂志, 2021,41(24):5544-5547. DOI:10.3969/j.issn.1005-9202.2021.24.020.
[3]Blackwood B, Tume LN, Morris KP, et al. Effect of a Sedation and Ventilator Liberation Protocol vs Usual Care on Duration of Invasive Mechanical Ventilation in Pediatric Intensive Care Units: A Randomized Clinical Trial[J]. JAMA, 2021, 326(5): 401-410. DOI: 10.1001/jama.2021.10296.
[4]朱红艳,徐维昉. 脊髓损伤型胸腰椎骨折病人术后早期发生低氧血症预测模型的建立[J]. 护理研究,2023,37(8):1338-1343. DOI:10.12102/j.issn.1009-6493.2023.08.004.
[5]王昌理,孟岩,常永青,等. 不同流量经鼻高流量湿化氧疗对术后低氧血症患者的疗效分析[J]. 国际麻醉学与复苏杂志,2023,44(4):370-374. DOI:10.3760/cma.j.cn321761-20220722-00774.
[6]Fardin Y, Elham S, Omalbanin P, et al. Prevalence and risk factorsof hypoxemia after coronary artery bypass grafting: The time tochange our conceptions[J]. The journal of Tehran Heart Center, 2019, 14(2): 74-80. DOI: 10.18502/JTHC.V14I2.1375
[7]段函宇,朱倩梅,次仁德吉,等. 西藏高海拔地区人群非心胸外科手术术中低氧血症的危险因素:前瞻性队列研究[J]. 协和医学杂志,2023,14(3):646-651. DOI:10.12290/xhyxzz.2022-0610.
[8]Perger E, Baillieul S, Esteve F, et al. Nocturnal hypoxemia, blood pressure, vascular status and chronic mountain sickness in the highest city in the world[J]. Ann Med, 2022, 54(1):1884-1893. DOI: 10.1080/07853890.2022.2091791.
[9]陈赟,赵晶,张军,等. 麻醉苏醒室患者术后低氧血症的危险因素分析及护理对策[J]. 护理学杂志,2022,37(13):26-29. DOI:10.3870/j.issn.1001-4152.2022.13.026.
[10]Köhler D, Voshaar T, Stais P, et al. Hypoxic, anemic and cardiac hypoxemia: When does tissue hypoxia begin?[J]. Dtsch Med Wochenschr, 2023, 148(8): 475-482. DOI: 10.1055/a-2007-5450. Epub 2023 Mar 29. PMID: 36990120.
[11]江雪艳,丁士骜,姜兆磊,等. 微创冠状动脉旁路移植术后早期严重低氧血症的高危因素研究[J]. 中国心血管病研究,2022,20(10):904-907. OI:10.3969/j.issn.1672-5301.2022.10.008.
[12]高志伟,孙虹,赵红梅,等. 经鼻高流量预充氧对重症患者气管插管低氧血症和预后影响的Meta分析[J]. 临床内科杂志,2021,38(12):829-832. DOI:10.3969/j.issn.1001⁃9057.2021.12.010.
[13]魏威,苏凯,高学,等. 对比观察鼻罩导气管在胃镜检查麻醉期间预防低氧血症的作用[J]. 国际麻醉学与复苏杂志,2022,43(12):1277-1281. DOI:10.3760/cma.j.cn321761-20220225-00695.
[14]刘熠,张毅,唐永忠,等. 麻醉恢复室低氧血症预测模型的建立与校验[J]. 临床麻醉学杂志,2021,37(1):55-58. DOI:10.12089/jca.2021.01.012.
Musa J, Zielinski M, Hernandez M, et al. Tension pneumothorax decompression with colorimetric capnography: pilot case series[J]. Gen Thorac Cardiovasc Surg, 2022, 70(1):59-63. DOI: 10.1007/s11748-021-01686-2.